Pruebas funcionales para la evaluación del S.N.A.
Hola ahora hablare sobre algunas de las pruebas funcionales usadas para la evaluación del sistema Nervioso Autónomo, principalmente la Maniobra de Valsava.
Dentro de las pruebas del SNA están:
1) Prueba de reacción vasomotora: mediante un termómetro cutáneo se mide
la temperatura de la piel la cual es expresión de la función vasomotora. En
caso de parálisis con vasodilatación se incrementa la temperatura de la zona
afectada, en caso contrario, se producirá un descenso de esta.
2) Efecto presor del frío: Esta prueba consiste en que cuando una persona sana sumerge las manos por 60 segundos en agua helada se produce vasoconstricción y elevación de la tensión arterial sistólica entre 15 y 20 mmHg y de la diastólica entre 10 y 15 mmHg acompañado de bradicardia.
3) Maniobra de Valsalva: En esta prueba la persona exhala el aire con la boca, nariz y glotis cerradas durante 10 a 15 segundos lo que ocasiona aumento de la presión intratorácica, disminución del retorno venoso y del gasto cardíaco y caída de la T.A.. Esto a su vez estimula los barorreceptores los cuales producen inicialmente taquicardia y vasoconstricción. Al finalizar la maniobra hay liberación del parasimpático lo cual produce bradicardia. La falla en producirse taquicardia al inicio apunta a un daño simpático y la falla en producirse bradicardia señala la existencia de una deficiencia parasimpática.
4) Respuesta simpática cutánea: Se aplica un estimulo eléctrico a la piel que produce sudoración e incremento de voltaje en los electrodos de registro.
2) Efecto presor del frío: Esta prueba consiste en que cuando una persona sana sumerge las manos por 60 segundos en agua helada se produce vasoconstricción y elevación de la tensión arterial sistólica entre 15 y 20 mmHg y de la diastólica entre 10 y 15 mmHg acompañado de bradicardia.
3) Maniobra de Valsalva: En esta prueba la persona exhala el aire con la boca, nariz y glotis cerradas durante 10 a 15 segundos lo que ocasiona aumento de la presión intratorácica, disminución del retorno venoso y del gasto cardíaco y caída de la T.A.. Esto a su vez estimula los barorreceptores los cuales producen inicialmente taquicardia y vasoconstricción. Al finalizar la maniobra hay liberación del parasimpático lo cual produce bradicardia. La falla en producirse taquicardia al inicio apunta a un daño simpático y la falla en producirse bradicardia señala la existencia de una deficiencia parasimpática.
4) Respuesta simpática cutánea: Se aplica un estimulo eléctrico a la piel que produce sudoración e incremento de voltaje en los electrodos de registro.
Pero en está ocasión hablare sobre la maniobra
de Valsalva llamada así en honor del médico italiano Antonio Maria Valsalva, esta maniobra debe
o debería una exploración habitual en
clínica, para explorar el sistema nervioso autónomo, sobre todo la actividad
parasímpatica, sino también verificar la la función de los
barorreceptores encargados de detectar los cambios de la PA, en respuesta a
períodos breves de esfuerzo. Al realizar esta maniobra es casual sentir mareos o incluso pérdida del
conocimiento si no hay una correcta autorregulación en el Sistema Nervioso Autónomo.
Recordemos que el
Sistema Nervioso Autónomo se compone de los sistemas simpático ( que en nuestro
caso de simpático no tiene nada) y el parasimpa´tico ambos son opuestos , pero actúan
en equilibrio. El nervio Vago inerva al corazón y el aumento del tono vagal, o
actividad parasimpática de dicho nervio, reduce al FC. El aumento del tono
simpático se refiere a la estimulación de la inervación del corazón que eleva
su FC, e implica la reducción del tono vagal. En ejercicio físico predomina la
estimulación simpática con aumento de activación cardíaca, de la PA y
vasoconstricción en músculos no activos, en reposo (recuperación) predomina la
actividad parasimpática, con los efectos opuestos.
Metodología
La Maniobra de
Valsalva ocurre cuando se exhala y se tiene la glotis cerrada,
incrementándose la presión dentro del tórax (presión intratorácica) de tal forma que la
circulación venosa se ve superada y se colapsa. Esto produce una disminución
del retorno venoso y el gasto cardiaco que da lugar a un descenso momentáneo de
la presión arterial, el mismo es detectado por unas terminaciones nerviosas
llamadas barorreceptores, que
elevan la frecuencia cardiaca, aumentan la fuerza de contracción del corazón y la vasoconstricción de los vasos
periféricos lo que contribuye al aumento del gasto cardiaco y recuperación de
la presión arterial.
Esta maniobra se empleó inicialmente para sacar cuerpos
extraños desde el oído y para tratar la hipoacusia. Actualmente su utilidad es variada. En medicina,
por ejemplo, puede tener función diagnóstica o apoyar las acciones de esfuerzo
o pujo en un parto, entre otras. Es una herramienta útil, de aplicación
universal, práctica y de fácil interpretación que permite a los médicos (de todos los niveles de atención) la identificación
oportuna de cardiopatías, la referencia adecuada de
pacientes. Es una técnica no invasiva que proporciona información hemodinámica
a la cabecera del enfermo para la
toma de decisiones y la instauración de tratamientos .
Se puede realizar la maniobra de Valsalva mientras está
sentado o acostado. Siguiendo las instrucciones de su médico sobre la
mejor posición para que usted pueda hacer la Maniobra de Valsalva. Lo siguiente
puede ayudar a devolver su ritmo cardíaco rápido a la normalidad:
§ Respire profundamente.
§ Exhale con fuera por alrededor de 10 a 15
segundos. Se siente que los oídos se destapan al hacer esto.
Cuando hace la maniobra de Valsalva acostado, debe
solicitar a otra persona para que ponga su mano sobre su abdomen. Su abdomen
debería empujar contra la mano cuando usted fuerza la respiración hacia
afuera.
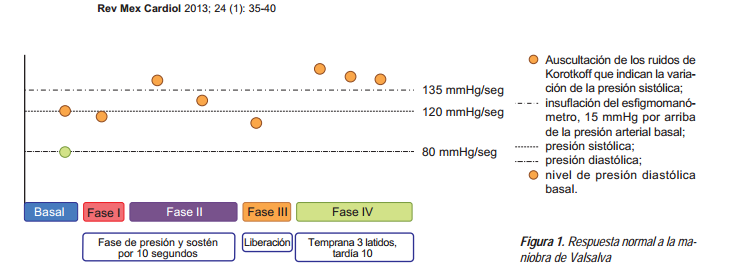
Fases hemodinámicas de la maniobra de Valsalva
Fase I. La inspiración y el posterior esfuerzo por expulsar el aire
contra la glotis cerrada produce aumento de la presión intratorácica que
comprime la arteria pulmonar y las cavidades derechas; la sangre se acumula en
el lecho venoso disminuyendo la precarga y el gasto cardiaco derecho. En el
lado izquierdo, en el primer instante aumenta de manera rápida y ligera el
llenado ventricular izquierdo por expresión del reservorio pulmonar y se
incrementa levemente el gasto cardiaco izquierdo, la presión sistólica, la
presión diastólica con aumento de la presión de pulso y bradicardia refleja; a
estas modificaciones hemodinámicas se les conoce como fase I o de presión
Fase II. La fase II o de mantenimiento de presión se provoca al sostener
la espiración forzada durante 10 a 15 segundos; esto produce disminución
gradual de las cifras de presión arterial y de presión de pulso, mientras que la
presión diastólica se mantiene fija por aumento de las resistencias vasculares
periféricas junto a taquicardia refleja. El retorno venoso disminuido de la
fase I y el decremento paulatino del volumen expulsado por el ventrículo
izquierdo, desencadena un arco reflejo de los barorreceptores carotídeos,
siendo de tipo alfa y beta adrenérgico, lo cual eleva la frecuencia cardiaca y
las resistencias vasculares periféricas.
Fase III. Al expulsar el aire de manera brusca, hay caída inmediata de
la presión que afecta a las venas, la arteria pulmonar, la aurícula y el
ventrículo derecho, lo que permite el incremento de su llenado y aumenta el
gasto cardiaco y la presión de pulso; los cambios son de carácter transitorio y
la presión retorna rápidamente a sus niveles basales. En las cavidades
izquierdas la expansión y aumento del llenado de las cavidades derechas junto
con la ausencia de presión intratorácica, disminuye el llenado ventricular que
transitoriamente baja su presión arterial y su presión de pulso. Esta etapa es
conocida como fase III o de liberación. Fase IV. La fase de sobreestimulación
se caracteriza por la recuperación paulatina del gasto cardiaco y de la presión
arterial al mejorar el llenado de las cavidades derechas, como se observó en la
fase III, y al repercutir en el lado izquierdo (mejora la precarga del
ventrículo izquierdo), al mismo tiempo se mantienen elevadas las resistencias
vasculares periféricas. Esto aumenta el volumen expulsado, lo cual inhibe a los
barorreceptores (que fueron activados en la fase II), terminando la
estimulación alfa y beta adrenérgica.
Veamos esto en la gráfica.
La Maniobra de Valsalva se usa:
|
||
Pero está maniobra no sólo
lo hacemos en una clínica sino en muchas situaciones de nuestra vida
cotidiana como al :
§ Al toser
§ Al pujar en el parto
§ Al estornudar
§ Al realizar esfuerzos contra resistencia,
como abrir un bote con tapa de rosca
§ Al defecar
Chic@s no les pasa que cuando
hacen este tipo de cosas se empiezan a marear? Y en algunos casos se desmayan.
De ahí que si nuestra Disautonomía no está controlada o es fuerte se deba tener
cuidado al hacer ciertos tipos de deporte como el buceo, preguntele a su médico.
Pero se preguntan cómo se puede ver estos cambios en la hemodinámica , es decir el flujo sanguíneo en
el cerebro mientras se hace la Maniobra de Valsava y durante la Mesa Basculante algunos de
los doctores usan el Doppler Transcraneal, que es una técnica diagnóstica no invasiva realizada a los
pacientes con patología neurológica que permite la medición de la velocidad del
flujo sanguíneo cerebral, gracias a la emisión de ondas sonoras de baja
frecuencia (2 MHz) que atraviesan la barrera ósea craneaV2. Desde 1982 permitió conocer las condiciones
hemodinámicas de la circulación íntracraneal, basándose en la aplicación del efecto
Doppler y mide la velocidad del flujo sanguíneo cerebral.
Dentro de los objetivos están:
- Estudiar
y monitorizar la hemodinámica cerebral, mediante la exploración de la
circulación cerebral y la velocidad sanguínea en las arterias cerebrales
- Diagnosticar
y controlar diversas enfermedades vasculares cerebrales, incluyendo el
vasoespasmo cerebral secundario a una hemorragia subaracnoidea y el
infarto cerebral.
- Diagnosticar
la presencia de émbolos intracraneales y/o trombosis.
- Detectar
malformaciones arteriovenosas, angiomas o regiones de hiperemia cerebral.
- Valorar
la evolución clínica y fisiológica del traumatismo craneoencefálico.
- Confirmar
el diagnóstico de muerte cerebral cuando no se encuentre una lesión
estructural encefálica que explique el estado clínico, cuando no sea
posible realizar una exploración de los pares craneales troncoencefálicos,
cuando el paciente haya sido sometido a dosis elevadas de fármacos
depresores del sistema nervioso central (SNC) o cuando el estado
hemodinámico y/o ventilatorio del paciente impida su traslado para
realizar otras técnicas de confirmación.
En los instrumentos ultrasónicos
Doppler, el ultrasonido puede ser transmitido en dos formas:
- Continua: El rayo ultrasónico
se emite continuamente a partir de un cristal de piezoeléctrico y el
ultrasonido dispersado es recogido por otro cristal. (Doppler de onda
continua).
- Intermitente: La onda de ultrasonido es
enviada con intervalos de milisegundos de duración, siendo la modificación
del tiempo entre la emisión y la recepción, lo que permite modificar el
volumen y la profundidad de la muestra a explorar (Doppler de onda
pulsada). En estos dispositivos se utiliza solo un cristal de
piezoeléctrico, el cual actúa alternativamente como transmisor y receptor
del ultrasonido.
TÉCNICA
- Mantener al paciente en la
posición adecuada (cama a 30º y cabeza en posición
central), con el fin de mantener una estabilidad hemodinámica cerebral y
facilitar el acceso del transductor a la ventana ósea en la que se
realizara el estudio.
- La enfermería se encargara
de mantener la zona del cráneo donde se realizará el
estudio, limpia y libre de cualquier objeto, tales como apósitos...etc.
- El médico colocará el
transductor en la ventana ósea elegida: El acceso a la estructuras
vasculares del polígono de Willis se realiza a través de las denominadas ventanas
sónicas o acústicas, que son las zonas del cráneo donde el grosor
del hueso es menor y por tanto dejan penetrar con mayor claridad a las
ondas sónicas.
- Localizar el vaso a estudiar.
El sistema vascular arterial encefálico consta de dos grandes sistemas:
- Anterior o carotídeo,.
- Posterior o
vertebrobasilar:
- Preparación de la zona de exploración
- Lavado de manos de todo el personal que
vaya a participar en la realización de la prueba
- Colocarse guantes limpios
- La enfermera retirará cualquier objeto o
material (apósito, etc.] que pueda dificultar la realización del estudio
- Limpiar la zona con suero fisiológico y un
antiséptico si fuera necesario
- Tanto el médico como la enfermera deben revisar
previamente los datos de filiación del paciente, edad, sexo, resultados
analíticos, situación hemodinámica y ventilatoria del paciente. así como
el resto de constantes vitales
- Técnica exploratoria
- Aplicar la pasta conductora sobre el
transductor
- El médico colocará el transductor sobre la
ventana ósea donde se realice la exploración
El transductor emite una onda de ultrasonido y lo
registra en una pantalla
- La señal de la velocidad de la sangre es
recogida como una onda pulsátil denominada sonnograma
- Durante la realización de la prueba, la
enfermera debe vigilar estrechamente los signos vitales
- Cuidados tras la exploración
- Limpiar la pasta
conductora que haya podido quedar en la zona explorada y limpiar con un
antiséptico en el caso de que sea una herida quirúrgica
- Colocar de nuevo en
la zona explorada todo aquello que estuviera previamente a la realización
de la prueba (apósitos, vendajes, etc.)
- Poner al paciente en la posición más adecuada para mantener su hemodinámica.
Esta técnica utiliza seis
criterios de identificación del vaso:
a) La ventana craneal elegida
Según la ventana utilizada se van a poder registrar diferentes arterias
cerebrales. Las ventanas óseas más utilizadas son:
- La transorbitaria:
examina el sifón carotídeo y la arteria oftálmica
- La suboccipital, foramen magno: estudia
la arteria basilar y vertebral.
- La transtemporal: localizada en el hueso temporal justamente encima del arco zigomático y esta subdividida en tres regiones: anterior, media y posterior. Esta ventana es la más utilizada, ya que permite mejor separación espacial de la circulación anterior y posterior y es la de mejor acceso. Permite localizar a la arteria cerebral anterior, media y posterior, siendo la arteria cerebral media la más estudiada, por su facilidad en ser sonorizada, debido a que es la arteria cerebral de mayor grosor y flujo, además de ser la de mayor recorrido, y por tanto sus oscilaciones reflejan mejor la hemodinámica cerebral.
- b) La profundidad del vaso analizadoEsta corresponde a la distancia entre la superficie del transductor o sonda y la arteria localizada, midiéndose esta en milímetros y se determina al chocar el ultrasonido mandado por la sonda desde la superficie con los hematíes del flujo sanguíneo del vaso, siendo este el punto o área donde se origina la señal doppler denominado “Volumen de muestra”. En la mayoría de los aparatos la insonación es registrada desde el punto medio del volumen de muestra.c) La dirección del flujo con relación al tranductor: Si la arteria explorada tiene un flujo de sangre que se acerca al transductor, el registro sonográfico dará una gráfica positiva respecto a la línea base, pero si el flujo se aleja, el sonograma será negativo con respecto a la línea de flujo cero.d) La relación espacial entre los distintos vasos: La situación de un vaso con respecto a otro nos puede servir de referencia para su localización. Así debemos saber que la arteria cerebral anterior esta en una posición anterior y superior con respecto a la bifurcación cerebral media / cerebral anterior. La arteria carótida interna esta inferior a la bifurcación y la arteria cerebral posterior esta en una posición posterior e inferior a la bifurcación.e) Velocidad relativa del flujo sanguíneo: Si no existe una patología añadida, existen unos valores normales de velocidades de flujo sanguíneo intrínsecos para cada arteria, facilitando con este parámetro su localización. La velocidad de la arteria cerebral media suele ser más alta que la de la anterior y esta a su vez más elevada que la existente en la posterior, que suele tener valores similares a los de la arteria vertebral y basilar. Existen diversos factores que modifican la velocidad del flujo sanguíneo, aumentándola o disminuyéndola. Estos factores son: edad, PCO2, PO2, hematocrito y temperatura.FACTORESVELOCIDADEDAD aumentoDisminuyePCO2 aumentoAumentaPO2 disminuciónAumentaHEMATOCRITO (disminución)AumentaTEMPERATURA (aumento)Aumentaf) Respuesta a la compresión de las arterias carótidas: La compresión se puede realizar tanto de la carótida homolateral o contralateral a la arteria estudiada, produciendo en ambos casos, una serie de respuestas, principalmente con aumento o disminución del flujo sanguíneo que nos ayuda a identificar la arteria explorada.MÉTODOS DE IDENTIFICACIÓN ARTERIAL MEDIANTE DOPPLER TRANSCRANEALVENTANAARTERIAPROFUNDIDADDIRECCIÓNVELOCIDAD (CM/SG)RESPUESTA HOMOLATERALREPUESTA CONTRALATERALORBITARIASIFÓN CAROTIDEO60 - 80ACERCA41 + / - 11DISMINUCIÓNSIN CAMBIOS O AUMENTOORBITARIAART OFTÁLMICA40 - 60ALEJA21 + / - 5DISMINUCIÓNSIN CAMBIOSTEMPORALART. CARÓTIDA INERNA55 - 65ACERCA39 + / - 9DISMINUCIÓNSIN CAMBIOS O AUMENTOTEMPORALART CEREBRAL POSTERIOR60 - 70ALEJA39 + / - 10SIN CAMBIOS O AUMENTOSIN CAMBIOSTEMPORALARTERIA CEREBRAL MEDIA (ACM)30 - 60ACERCA55 + / - 12DISMINUCIÓNSIN CAMBIOSTEMPORALARTERIA CEREBRAL ANTERIOR60 - 80ALEJA50 + / - 11DISMINUCIÓN, OBLITERACIÓN O INVERSIÓN.SIN CAMBIOS O AUMENTOLa exploración de los vasos se inicia con la utilización de la ventana temporal, programando en el sonógrafo una intensidad acústica máxima y una profundidad del volumen de muestra de 55mm, donde con estos parámetros es más probable detectar algunos de las arterias de la base del cráneo, buscando principalmente la arteria cerebral media. Aplicaremos el gel conductor al transductor y realizaremos movimientos circulares del transductor o sonda hasta encontrar una señal audible y posteriormente haremos los mismos movimientos de forma más suave hasta optimizar lo más posible la señal.Una vez localizado el vaso a estudiar, analizar la onda registrada.Este tipo de onda presenta un pico sistólico que corresponde a la velocidad máxima y una depresión diastólica que corresponde a la velocidad mínima. Con estos valores el monitor calcula de forma automática los dos valores de mayor importancia para el estudio hemodinámico cerebral, que son: La velocidad media y el índice de pulsatilidad que es el mejor indicador del estado de las resistencias cerebro - vasculares y se calcula mediante la diferencia de la velocidad sistólica y diastólica dividido entre la velocidad media.Velocidad Media : V M = (VS + 2VD) / 3Índice de pulsatilidad: I P = VS - VD / V
-
Como ven chicos hacer una mesa basculante junto con el Doppler ; o la prueba de valsava junto con el doppler ayuda mucho a un diagnostico en firme y sin errores. Además nos sirve para ver que tan fuerte o débil es nuestra Disautonomia. Yo al principio hacia la prueba de valsava y me desmayaba. Ahora después de un tiempo en tratamiento me hicieron el doppler junto con la prueba de Valsava ya no me desmaye y no presenté tanto mareo, ni síncope de ahí que me redujeron medicamento.
Info disponible en. http://www.ecured.cu/index.php/Maniobra_de_Valsalva
http://www.eccpn.aibarra.org/temario/seccion7/capitulo127/capitulo127.htm




Comentarios